『いびき』は睡眠時無呼吸症候群のサインです。
【あなたも睡眠時無呼吸症候群かもしれません。】
睡眠中に頻回に呼吸が止まり、朝起きても熟睡感が無く、日中強い眠気を感じたり、集中力の低下や疲労感、活力や記憶力の低下を招きます。
【間欠的低酸素血症】
一般的に睡眠時無呼吸症候群を発症すると、体内の血中酸素濃度は低下します。
睡眠時無呼吸症候群の場合で、低呼吸や睡眠時無呼吸状態が繰り返され血液中の酸素飽和度が3%以上低下した状態(瞬間)が断続的に発生する状態を間欠的低酸素血症と言います。
この状態が血管の酸化ストレス・炎症(血管を痛める要因)、交感神経系経路の賦活化(通常睡眠時は血圧が下がりますが逆に睡眠時に血圧が下がらないケースや早朝に血圧が上昇する)など様々な症状の要因となるとされています。
【睡眠時無呼吸症候群と動脈硬化】
間欠的低酸素の場合、血管にストレスがかかり動脈硬化が進むともいわれています。
動脈硬化の症状がある方で、睡眠時無呼吸症候群を併発している場合、CPAPなどでの睡眠時無呼吸症候群の治療を行うことで動脈硬化(IMT)の改善につながるとされています。
【睡眠時無呼吸症候群と高血圧】
睡眠時無呼吸症候群の場合、睡眠時の血圧降下の欠如や早朝高血圧をもたらしますが、日中の高血圧にも影響を与えます。実際に閉そく性無呼吸症候群の患者さんの50~60%には高血圧の症状がみられます。
特に高血圧の方で、薬事治療などでも効果が薄い方の場合、その約80%の方に睡眠時無呼吸症候群の症状があるともいわれています。
【睡眠時無呼吸症候群と脂質異常】
睡眠時無呼吸症候群の多くは内臓脂肪型肥満が多いのですが、一方で睡眠時無呼吸症候群下での睡眠の質の低下や睡眠不足は内臓脂肪型肥満の原因(悪循環)になるともいわれています。内臓脂肪の蓄積によって血管が炎症を起こし脂質異常をもたらします。睡眠時無呼吸症候群を治療することで内臓脂肪の蓄積を抑えることができ脂質異常の改善にもつながるとされています。
【睡眠時無呼吸症候群と糖尿病】
通常睡眠時にはリラックスした状態ですので交感神経系は安定し副交感神経優位の状態になります。しかし睡眠時無呼吸時には交感神経系が刺激された状態が続くことになります。
そのため、コルチゾール(副腎皮質ホルモンの一種)が睡眠時にも分泌され血糖値が上昇します。
このことにより糖尿病の症状悪化を招くことになります。
【睡眠時無呼吸症候群と心疾患】
睡眠時無呼吸症候群は、血管に対し悪い影響を及ぼします。睡眠時無呼吸症候群の患者さんは狭心症・心筋梗塞になるリスクが非常に高いとされています。実際に心筋梗塞などを発症する方の約30%の方に睡眠時無呼吸症候群の症状がみられたとの報告もあります。
また、狭心症や心筋梗塞などの心疾患による死亡率を比べた場合、睡眠時無呼吸症候群の症状のある方の死亡率が、無い方に比べ3倍程度高くなるとの統計もあります。
心疾患の既往のある方の場合には睡眠時無呼吸症候群の改善を併せて考える必要があるとされています。
【睡眠時無呼吸症候群と脳梗塞】
睡眠時無呼吸の状況下で引き起こされる低酸素状態や体が緊張した状態(交感神経系が刺激された状態)、血圧の変化や血流の変化、低酸素状態下での血小板量の異常などは、脳機能に重大な影響を及ぼす恐れがあります。
実際に脳血管障害の患者さんの50~70%に睡眠時無呼吸症候群の症状があるとされています。
【いびきと睡眠時無呼吸症候群】
『いびきをかいてよく寝ている』といわれますが、実はいびきをかいている時はあまりよく眠れていないことが多いのです。 脳波を分析してみると、いびきをかいている時は睡眠が浅く、体の疲れがとれるような深い睡眠は得られていません。 いびきは舌や咽頭の筋肉の緊張が緩み、空気の通り道が狭くなって発生しますが、それが完全に塞がってしまうと無呼吸になります。
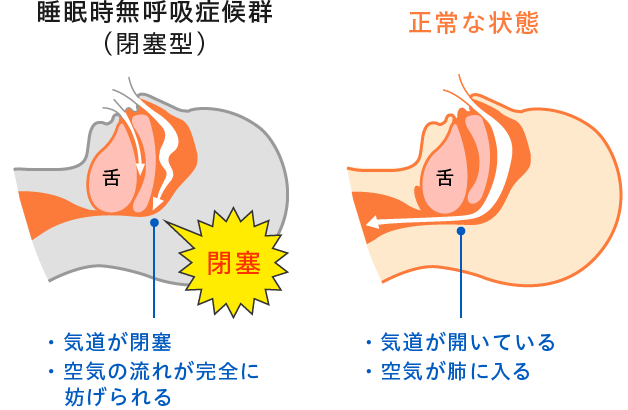
【検査方法は?】
睡眠中の無呼吸の有無や重症度、睡眠の深さなどを調べる検査を、終夜睡眠ポリグラフィ検査(PSG)といいます。この検査には無呼吸状態を調べる簡易検査と睡眠状態(脳波など)を同時に調べる精密検査とがあります。何種類かのセンサーを装着しますが、痛みを感じるものではありません。
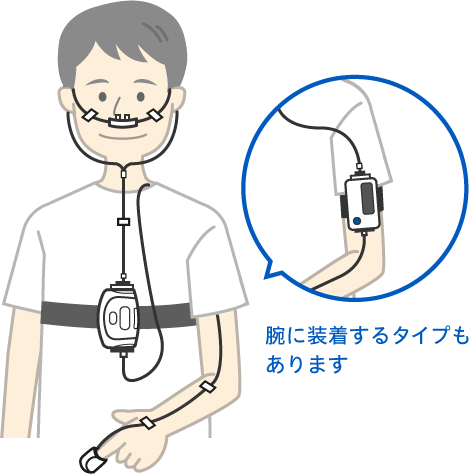
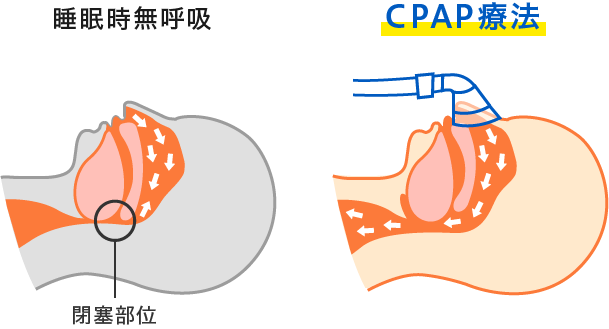
【治療方法は?】
検査結果に基づき、様々な治療法から患者さんに最も適した治療を行います。
●CPAP(シーパップ)療法:鼻にマスクをつけて上気道に空気を送り込み、塞がらないようにする方法です。
●歯科装具(マウスピース):マウスピースをつけて、下顎を前方に出して上気道が塞がらないようにします。
●外科的手術:肥大した扁桃や軟骨蓋を手術で切除します。
●その他:肥満の方は痩せるだけで無呼吸が軽くなることがあります。また、横向きに寝ることも有効です。

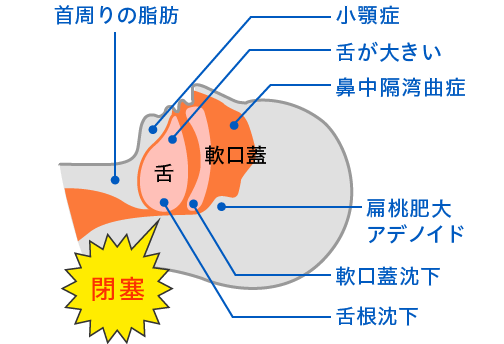
【こんな方はご注意ください】
- いびき
- 日中の眠気のある方
- 集中力の低下
- うつ症状など
- 起床時の頭痛
- いらいら
- 幻覚症状
- 不眠症
- 肥満
- 夜間頻尿
一般的に
長い顔で下あごが小さく、後退している方など外見上の特徴から無呼吸症候群の可能性を疑うこともできます。
実際にメタボ体形、肥満状態の方に多いと思われがちですが、約25%の割合で非肥満体系の患者さんに無呼吸症候群の症状がみられるとされています。
また、女性は比較的少ないと思われがちですが、ホルモンバランスの影響などにより閉経後の女性は閉経前に比べ3倍程度患者数が増えるとされています。
その他にも脂質異常症、高血圧の方や不整脈などの症状がある場合にも注意が必要です。
無呼吸症候群、用語の説明

| 測定開始・測定終了 | 寝た時間と起きた時間です。 |
| 測定時間 | 寝ている間の合計時間です。 |
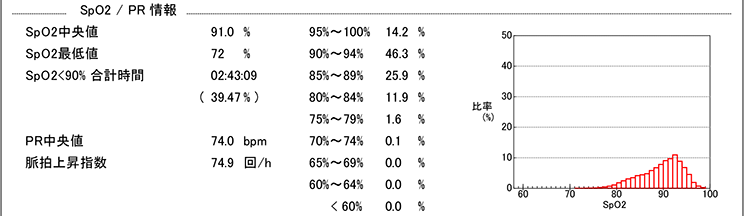
| SpO2 | 酸素飽和度を表します。 血液の中に溶け込んでいる酸素の割合です。 健康な人は99%が目安となります。 90%以下となると臓器に酸素が届きにくい「呼吸不全状態」といわれます。 |
| SpO2中央値 | 寝ている間の酸素飽和度の平均値です。 |
| SpO2最低値 | 寝ている間の一番ひどい状態の酸素飽和度です。 |
| SpO2<90%合計時間 | 寝ている間に酸素飽和度が90%以下(呼吸不全状態)になっているの合計時間です。 |
| 脈拍上昇指数 | 酸素が不足している場合に、酸素飽和度を増やそうとして心臓の動きが活発になり脈拍が増加します。1時間当たりの増加回数を示します。つまり、一時間当たり何回くらい体に負担がかかっているかを示す指標の一つとなります。 |
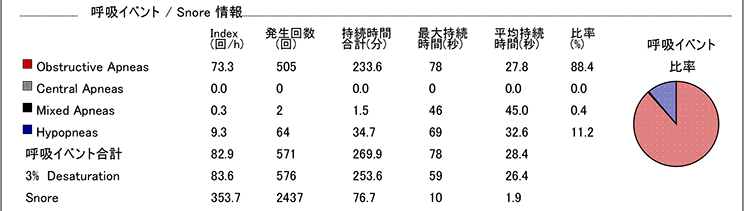
| Obstructive Apneas 閉そく型無呼吸 |
喉や気管が閉じて無呼吸になる症状です。 |
| Central Apneas 中枢型無呼吸 |
呼吸中枢の異常です。 |
| Mixed Apneas 混合型無呼吸 |
閉そく性と中枢性が両方発症している状態です。 |
| Hypopneas 低呼吸 |
無呼吸の一歩手前で、気道に空気の流れはあるが極めて少ない低呼吸の状態です。 |
| 3% Desaturation | 酸素飽和度が3%下がった状態です。 |
| Snore いびき |
気道が狭くなり始め、いびきをかいている状態を示します。 |
| R右向き | 右下で寝ている状態 |
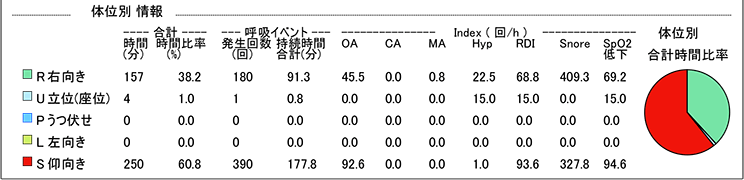
| U立位(座位) | 起き上がった状態 |
| Pうつ伏せ | うつ伏せで寝ている状態 |
| L左向き | 左下で寝ている状態 |
| S仰向き | 仰向けで寝ている状態 |





